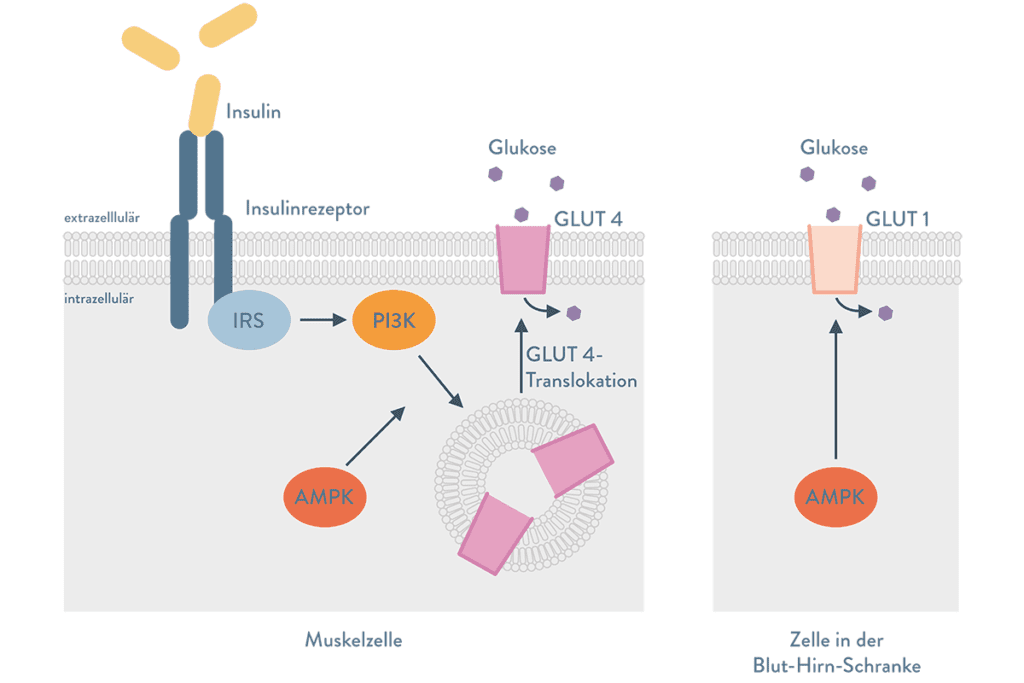
Diabetes mellitus Typ 2 ist durch Insulinresistenz und erhöhte Blutzuckerwerte gekennzeichnet. Die übliche Behandlung erfolgt im Allgemeinen durch Einschränkung des Zuckerkonsums, sowie mit Medikamenten, die auf eine Senkung des Blutzuckerspiegels – hauptsächlich durch Aktivierung des Insulinsystems – zielen. Dieser etablierte Ansatz berücksichtigt nicht die herausragende physiologische Rolle der Glukose im Stoffwechsel. Diese wird zur Deckung des hohen Energiebedarfs des Gehirns benötigt, das von ihm als ausschließlichem Nährstoff abhängig ist.
Insulin-unabhängige Glukose-Transporter GLUT1 importieren Glukose in das Gehirn. Die Senkung des Blutzuckerspiegels, wie bei derzeitigen Behandlungskonzepten (üblich), kann zu Energiemangel im Gehirn und in der Folge zu einer Verschlechterung der – möglicherweise bereits beeinträchtigen – neurokognitiven Funktion führen. Die reduzierte Fluidität des vaskulären Endothels der Blut-Hirn-Schranke (BHS/BBB) – aufgrund von Unterernährung und/oder Alterung – wird als ein wichtiger Faktor bei der Pathogenese des zerebralen metabolischen Syndroms in Betracht gezogen.
Dieses ist ein Schlüsselschritt in der Neurodegeneration. Unter diesem Aspekt wird einen neuartiger Ansatz zur Prophylaxe vorgeschlagen, der den Schwerpunkt auf eine ausreichende Versorgung des Gehirns mit Glukose und anderen Nährstoffen setzt.
Preprint zu Erhalten bei Anfrage.
Autoren:
Christian R. Noe, Patricia Handschuh, Leopold Wolfslehner, Chiara Anna Noe, Marion Noe-Letschnig, Denise Soucek-Noe, Rupert Lanzenberger